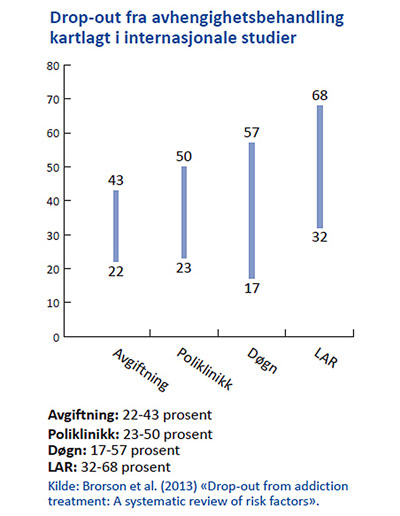
 Andelen drop-out er mye høyere i tverrfaglig spesialisert avhengighetsbehandling (TSB) enn på mange andre helseområder. Mellom 17 og 68 prosent av pasientene i avhengighetsbehandling avslutter før planlagt. Det fører til økt helserisiko, i verste fall overdose, mer bekymringer og belastninger for pårørende og store utgifter på helsebudsjettet i form av ubenyttete behandlingsressurser.
Andelen drop-out er mye høyere i tverrfaglig spesialisert avhengighetsbehandling (TSB) enn på mange andre helseområder. Mellom 17 og 68 prosent av pasientene i avhengighetsbehandling avslutter før planlagt. Det fører til økt helserisiko, i verste fall overdose, mer bekymringer og belastninger for pårørende og store utgifter på helsebudsjettet i form av ubenyttete behandlingsressurser.
I tre år har lokale drop-out-team arbeidet med å kartlegge drop-out og iverksette ulike tiltak for å snu trenden. Nasjonal kompetansetjeneste TSB har koordinert arbeidet.
Nå presenteres resultatene i form av et magasin, som formidler kunnskapen, besøker tiltakene og beskriver erfaringene.
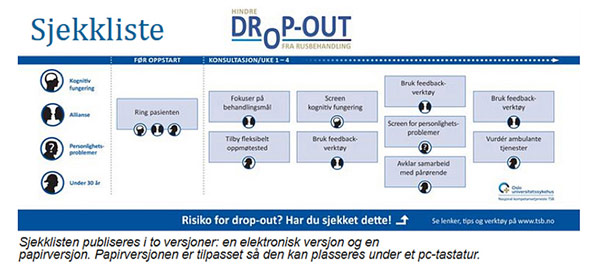
Det informeres om at det er satt av penger til egne drop-out-team i alle helseregionene. De ulike helseforetakene som har deltatt i drop-out-prosjektet har hatt ulike oppgaver, som å finne ut hvilket tilbakemeldingsverktøy som skal brukes i behandlingen, dokumentere betydningen av forhåndssamtaler pr. telefon med pasienter som skal innlegges til planlagt avgiftning, utforske betydningen av at behandlerteamene har regelmessige milepælsmøter med pasienten og å utarbeide en sjekkliste som skal følges for å forhindre drop-out. Resultatene av dette arbeidet presenteres her.
Det refereres til et arbeid av doktorgradsstipendiat Hanne Brorson, som har oppsummert internasjonale studier for å undersøke faktorer som gir økt risiko for drop-out. Hun sier at de fleste studiene som har fokusert på egenskaper ved pasientene, ikke er kommet til entydige konklusjoner. Noen studier har imidlertid også fokusert på egenskaper ved behandlerne og behandler-pasient-relasjonen, og slår fast at god allianse mellom terapeut og pasient øker sjansen for et godt behandlingsresultat. Høy score på allianse forutsier lav drop-out-forekomst. Av egenskaper hos pasientene som kan peke mot en høyere drop-out-rate er dårlig kognitiv funksjon (bl.a. evnen til å huske, til å lære nytt, være oppmerksom, planlegge og tenke logisk). Også enkelte typer personlighetsforstyrrelser henger sammen med drop-out. Dette gjelder særlig dyssosial personlighetsforstyrrelse som ofte innebærer likegyldighet for sosiale forpliktelser, mangel på forståelse for andres følelser, lav frustrasjonstoleranse og lav terskel for sinneutbrudd. Det viser seg at også ung alder, dvs. under 20 år kan gi økt risiko for behandlingsavbrudd
 Det beskrives et forskningsprosjekt hvor det ble arrangert en konkurranse mellom erfarne terapeuter og tilbakemeldingsverktøyet OQ45, hvor oppgaven gikk ut på å identifisere de pasientene som ville bli dårligere i løpet av behandlingen. Mens OQ45 klarte å oppdage 78 prosent av disse pasientene, klarte terapeutene på egen hånd bare å oppdage 2,5 prosent. Dette kan tyde på at bruk av sk. Feedbackverktøy kan være nyttig for å forutse og eventuelt forhindre drop-out.
Det beskrives et forskningsprosjekt hvor det ble arrangert en konkurranse mellom erfarne terapeuter og tilbakemeldingsverktøyet OQ45, hvor oppgaven gikk ut på å identifisere de pasientene som ville bli dårligere i løpet av behandlingen. Mens OQ45 klarte å oppdage 78 prosent av disse pasientene, klarte terapeutene på egen hånd bare å oppdage 2,5 prosent. Dette kan tyde på at bruk av sk. Feedbackverktøy kan være nyttig for å forutse og eventuelt forhindre drop-out.
Prosjektet har utarbeidet en sjekkliste for hva som må gjøres i en behandlinsinstans dersom man vil forebygge drop-out. Denn sjekklisten kan lastes ned fra www.tsb.no
Et drop-out-team kan bidra til at et tilløp til drop-out eller et midlertidig behandlingsavbrudd ikke blir varig, slik det skildres i rapporten. Her kan både pasienter som befinner seg i et pasientforløp, familie og venner og andre som er bekymret for pasienten, henvende seg. Drop-out-teamet i Stavanger har også brukerkompetanse, og samarbeider tett med kommunene.
Tiltakene i rapporten krever mer systematikk, mer bruk av feed-back-verktøy, mer vekt på terapeutisk allianse og sterkere oppfølging før inntak og under avbrudd. Men fokuserer ikke på instrumentet «Frivillig tvang», som finnes i §10-4 i Helse- og omsorgsloven. Dette er en svakhet med rapporten. «Frivillig tvang» går ut på at pasientene ved inntak i en institusjon forplikter seg til å bli der i 3 uker. Det er kanskje disse tre ukene som skal til i en del tilfeller for at den terapeutiske alliansen kan utvikle seg?
De fleste tiltakene i rapporten gjelder pasienter som blir henvist til behandling i spesialisthelsetjenesten, og det er vel og bra, men prosjektet interesserer seg ikke i tilstrekkelig grad for de pasientene som er henvist, men ikke møter opp, og i enda mindre grad for de rekruttene som enda ikke har meldt seg med ønske om behandling, og som det gjelder å komme i kontakt med og motivere for behandling før deres rustiftproblem har utviklet seg for langt. Dette gjelder i særlig grad unge. Her kan oppsøkende behandlingsteam være en tilnærming.